沖縄県「新型コロナ感染拡大準備情報」についての意見書提出
沖縄県が2025年7月に発出した「新型コロナ感染拡大準備情報」(以下、「準備情報」)について、インフォームド・パブリック・プロジェクト(The Informed-Public Project、IPP)は、県の運用実態を情報開示請求で検証し、「準備情報」発出の判断基準の中心となる標準偏差(SD)値が公表されていなかったこと、SD値+2を超えてから発出まで6週間を要したことを調査により明らかにしました。
IPPは、原則である基準値SD値「+2」超過から発出まで6週間を要した背景には、基準値を上回った場合の「医療機関の状況等も確認の上」の部分が「不明確な運用基準」であったことなどを指摘した意見書を2025年11月11日付けで沖縄県(県知事と保健医療介護部長)に提出しました。
意見書には、沖縄県の「準備情報」の運用をもとに、「準備情報」の制度そのものの評価と、地域におけるあるべき新型コロナウイルスの警報について、サーベイランスの第一人者である谷口清州氏(独立行政法人国立病院機構 三重病院院長)のインタビューを参考情報として添付しました。
意見書とインタビューは以下↓で読むことができます。
📁「沖縄県における新型コロナ感染拡大準備情報の運用に関する意見書」
意見書概要
■ 発出6週間の空白:「平均+2SD」基準を超過しても保留
沖縄県は2024年度に「新型コロナ感染拡大準備情報基準」(以下「準備情報」)を策定し、感染拡大の兆候を数値で把握する目的で、「当該週の定点当たり報告数が、前13週平均+2SDを超えた場合に発出する」とする運用方針を定めていました。
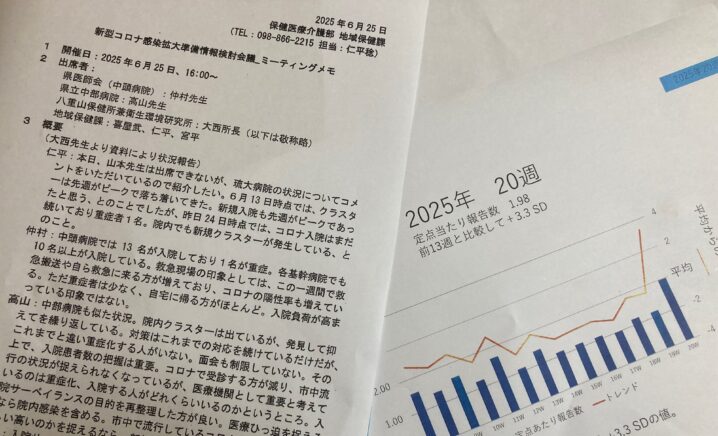
しかし実際には、5月第3週にSD値+3.3と基準を超過していたにもかかわらず、発出は7月4日(SD値+6.2)まで遅延。この6週間、県は発出条件の但し書きである「医療機関の状況なども確認の上」を用い、一部医療機関での報告増」「前年度比で低い値」などの理由で発出を見送ったとしています。検討会の会議録は作成されておらず、決定過程は文書として残されていませんでした。
■ 非公開だった基準データ:SD値は県民に知らされず
県が定めた基準値であるSD値(標準偏差値)は、発出当日を含め、県民向け発表資料に一切掲載されていませんでした。本数値は、情報開示請求で入手した「感染症発生動向調査週報とりまとめデータ」で初めて明らかになったものです。
「基準を設けながら、その数値を公表しなかったことは行政に求められる透明性や説明責任を欠くものであり、制度自体および信頼性を損なうものである」と指摘しています。
■ 「医療機関の状況」の不明瞭な基準と解釈
県は発出条件に「医療機関の状況なども確認の上」という但し書きを設けていましたが、実際にはその評価基準や判断方法が文書化されていませんでした。SD値が+2を超えても6週間発出されなかった理由として、県は「医療機関の状況」を根拠に挙げましたが、「定点当たり報告数が低い」「特定医療機関に偏りがある」「前年度と比較して低い」など、異なる論拠を場当たり的に用いていたことが見受けられます。
発出を決定した6月25日の検討会でも、「どの指標をみるべきか」「入院サーベイランスをどう活用するか」など、議論が整理されていなかったこと記録から明らかになっています。つまり、判断基準が曖昧なまま“運用判断”として使われ、基準設定そのものが不明瞭であったといえます。
■医療現場では入院・クラスターが拡大
6月下旬には、複数の基幹病院で入院や院内クラスターが報告され、0歳児入院も発生。入院サーベイランス(7病院定点)による入院者数は、23週で17人 → 26週で71人へと急増していました。
■ IPPの提言
IPPは意見書で以下の提言をしました。
- 「準備情報」の見直し、検証をすること
- 基準となるデータは即時に公開し透明性を保持すること
- 記録を徹底し説明責任を果たす体制を整えること
- 広い現場からの声を反映させる仕組みを設けること
- 市民向けのわかりやすいアラートやメッセージ発出の制度を策定すること。
警報のあるべき姿についての専門家インタビュー
地域における警報は全国でも試行錯誤の問題でもあるので、あるべき警報は何かについての専門家の意見は参考になると思います。その部分を以下、全文掲載いたします。
ーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーー
地域における「新型コロナ」のあるべき警報について、沖縄県の事例をもとに、サーベイランスの第一人者である谷口清州氏(独立行政法人国立病院機構 三重病院院長)にメールによるインタビューを行った。全国的にも有益な情報であるので、共有したい。
Q1
沖縄県の新型コロナウイルスの警報である「準備情報」自体についてお聞きしたいと思います。この「準備情報」のシステムは、市民にとっては複雑でわかりにくいものになっていますが、どう思われますか。
サーベイランスおよびそれに基づくアラートの発出は目的と取るべきアクションを明確にしておかないと、単なる自己満足のデータになります。何のデータに基づいて、誰に対して、どのような状況をもって、どういう準備をしていただきたいのかを明確にしておく必要があると思います。沖縄県の資料では、以下のように記されています。
“しかし、新型コロナ感染症は、特に高齢者において未だ重症化し入院する方が多く、流行時の医療機関への負荷が課題となっております。」
「感染症発生動向調査では、現時点で、県内の56定点医療機関(小児科定点:32、内科定点:24)の協力を得て、患者情報を週単位で収集しております。当該週の定点当たり報告数が、当該週の前13週の定点当たり報告数の平均と標準偏差(SD)を算出し、平均+2SD(※)を上回った場合に、医療機関の状況なども確認の上、「新型コロナ感染拡大準備情報」を発出します。”
ここにある「流行時の医療機関への負荷が課題である」は、外来キャパシティへの負荷なのか入院キャパシティへの負荷なのか明確ではありませんが、「特に高齢者において未だ重症化し入院する例が多く」という文言からは医療機関の入院キャパシティへの負荷だろうと思われます。そうすると、アラートの対象は入院を受け入れる医療機関で、今後入院例が増加することがうかがわれるために、その準備をお願いするものであろうと推察されます。医療機関における「準備」というのは、おそらく今後流行が大きくなって入院例が増えるので、それに備えて、ベッド・コントロールおよび感染対策のアップグレード、感染対策物品の在庫管理、スタッフの配置と増員、抗ウイルス薬の在庫等が考えられます。一方では、医療機関においては、COVID-19以外の入院診療、外来診療、救急対応等にも負荷がかかってきますので、入院を担当する医療機関以外の医療機関に対してそれらへの準備をお願いするとともに、更なる感染拡大を抑止するために地域住民への感染対策のお願いも、準備としては必要な要素であろうと考えられます。誰に対してどういうアクションを期待しているのか「準備」自体の定義も不明瞭であるゆえに目的が曖昧であるように思われます。
Q2
準備情報発出のために用いられるデータについてはどうでしょうか。使われるべきデータについて教えてください。
目的が入院キャパシティの準備であるとすると、その前には地域での流行があるので、外来における患者数というのは直接的ではありませんが必要な指標のひとつです。この定点当り報告数と言うのは最終的に診断された患者数であって、その過程ではCOVID-19を疑うべき症状のある、それよりも多くの患者を診ており、実際の外来負荷はこの確定診断された患者数の分母である急性呼吸器感染症患者数によって表されます。厚生労働省が今春より開始した急性呼吸器感染症サーベイランスは、COVID-19患者数/総急性呼吸器感染症患者数の分母において外来負荷を示し、その分子/分母の割合において急性呼吸器感染症におけるCOVID-19であるリスクを評価するためのものであり、これによって地域における感染リスク、つまり急性呼吸器感染症症例がCOVID-19であるリスクを示します。これは医療機関にとっては目の前の患者がCOVID-19である可能性を、患者にとっては自分がCOVID-19である可能性となります。現状では感染者の半数が軽症あるいは無症状であり、定点当り報告数というのは、感染し、医療機関に受診する程度に症状が出て受診し、医師が検査をする必要性を判断し、検査して陽性になった数なので、地域における実際の感染者を考えると過小評価になっています。軽症例で受診していない症例にも感染性があるということを考えれば、ハイリスク者にとっての感染リスクは定点当り数だけでは評価できません。このために、急性呼吸器感染症数に占めるCOVID-19陽性者数でその地域における感染リスクを評価することが必要なのです。
本来、病院における入院負荷を直接的に評価することが目的であれば、通常は医療機関におけるCOVID-19新入院数/総新入院数/稼働可能な病床数という指標を用いるべきであって、これらの割合を用いてこれを超えたら医療機関の負荷が高いという値が設定されるべきであります。これは外来患者数が不要という意味では無く、本来アラートを出すためには複数の指標を用いるべきであるという意味です。
Q3
沖縄県はSD値というものを基準値としています。SD値は耳慣れない言葉なのでこれについて、教えてください。また、新型コロナウイルスの警報値として妥当な基準値であるかや、妥当な基準値としては何が必要か教えてください。
平均やSD(標準偏差)などの統計学的な数値はサーベイランスで数値的な評価のために、よく使用されますが、その使用方法は元となるサーベイランスデータによって異なります。資料には「当該週の定点当たり報告数が、当該週の前13週の定点当たり報告数の平均と標準偏差(SD)を算出し、平均+2SD(※)を上回った場合に」とあるので、使用されているのは先行する13週間の定点当り報告数の平均とSD値であると考えられます。ところが、おうかがいした情報には「定点当たりは1,98人と低い値ですが、SD値は3.3と増加に転じています。一部医療機関での報告増による影響のようですが、」とあり、定義を超えているにもかかわらずアラートにつながっていません。どのような経緯があったとしても、最初に基準を決定した以上は、その基準をもとに他の情報を含めて精密な評価を行うべきだと考えます。さもなければ警報の基準値設定の信頼性自体が失われることになります。このときには定点当り報告数が低いという理由で発出が行われなかったようですが、+2SDという基準が現実世界で持つ意味があらかじめ検証されることなく使用されことと、実情を反映していない定点当り報告数の二つの指標の間で矛盾が現れた形となり、これらだけで流行拡大を評価するのは不適切であったということになります。
標準的な流行の評価は、WHOがインフルエンザで出しているパンデミック、インフルエンザ重症度評価(Pandemic Influenza Severity Assessment, PISA)[1]、UK Health Security Agency (UKHSA)がCOVID-19で出している方法[2]がありますが、いずれも一定の期間(3-5年)の過去のデータを基本にこれらのデータの中位数、平均と標準偏差を用いて指標を設定しています。そして、外来患者数のみならず、検査陽性率や入院数、ICU入室数など複数のデータを同様の方法を用いて評価しており、単一の指標から評価しているわけでもありません。
上記のようにサーベイランスにおける異常検知には、通常3-5年のデータを使用して統計学的数値を算出しますので、先行する13のデータを用いて行う事は一般的には適切ではありません。しかしながら、稀少な疾病の場合には過去のデータが十分にない場合もあるため、米国CDCでは早期異常報告システム(Early Aberration Reporting System, EARS)3を開発し、累積和(CUSUM)統計量を用いて、感度によってC1、C2、C3という三つのアルゴリズムを作成し、先行する7つの連続するデータで基準平均値からのずれを検知し、+3SDを超えた際にアラートをだすものです。ベースとなる基準のデータが限定される場合には、EARSが使用されることが多いと思います。
Q4
「医療期間の状況等」についての実際の確認についてはどうみられますか。
資料から判断する限り、アラート発出にあたって「医療機関の状況等」の状況確認は出来ていないようにみえます。状況確認は、前述の医療機関における負荷の指標を設定して評価するべきであり、以下のようにイベントに基づくサーベイランス(Event-based surveillance)のデータも加味すべきであると考えます。
Q5
高齢者を重視するのならば、高齢者施設などのデータもアラートの評価には必要ではないかと思われるのですが、どう思われますか。
サーベイランスの基本は、「指標に基づくサーベイランスデータ(Indicator-based surveillance)」と「事象に基づくサーベイランスデータ(Event-based surveillance)」の両方を踏まえた評価です。したがって、高齢者の重症化と入院による医療機関への負荷を考えるのであれば、後者の「事象に基づくサーベイランスデータ」の高齢者施設でのイベントデータ(クラスター等の発生情報)はアラートの評価に必要なものだと考えます。
Q6
アラートを設定するときの設計するときに何が必要か、教えてください。どのように設計していけばよいのでしょうか。
過去季節性インフルエンザにて注意報、警報を設定したときには、まずは定点当り報告数や入院数などで警報レベルの値、つまり破綻する、あるいは非常に大きな流行で堪えられないという値を、過去のデータをもとに統計的に算出ました。具体的には97パーセンタイルあるいは95パーセンタイル値[過去の流行の中で最も激しかった上位3-5%の水準]を参考に、その値を「警報レベル」として、専門家の意見(Experts opinion)を加えて決定していました。そのうえで、過去のデータから「その状態になるおよそ4週間前に見られる値」を算出し、準備や注意喚起を行う基準としました。
まずは、「このレベルを超えると医療機関の負荷が非常に大きい」という現実世界での値のコンセンサスを作り、そこから「どのくらい前に準備を始めるか」「その際どんなデータをもとにアラート(注意報/警報)を出すか」という順で設計することが必要だと思います。今般の基準はそのような検討無く、一般的な統計学的な方法によるものを用いたことによって混乱がおきたものと思われます。また、サーベイランスの評価は単一のデータに依存するべきではなく、複数の情報を総合的に判断する(Comprehensive assessment)ことが標準であり、上述のようにWHOもUKHSAも複数の指標をあらかじめ設定して、それらを総合的に判断しています。総合的な判断というのは場当たり的にそのときの状況をみて評価することでは無く、あらかじめマルチソースのサーベイランスを立ててそれらすべてのデータを使用して評価することなのです。
Q7
病院定点は非常に限定的であるので、下水サーベイランスを採用している自治体もあります。これについてはどう思われますか。
外来患者での定点当り患者数は上述のように地域の感染伝播を過小評価しています。ハイリスク者にとってもっとも重要なのは地域における感染リスクです。腸管で増殖するSARS-CoV-2は感染した人の便中に排出されるため、下水中のウイルスの核酸濃度を測定すれば、その地域にウイルスを排出している人がどのくらいいるか、つまりウイルスがどのくらい存在しているのかを評価することが可能となり、それがすなわち地域におけるウイルスの伝播密度となるため、地域における感染リスクのよい指標となることはすでに多数のエビデンスがあり、諸外国では標準的に行われているサーベイランスです。このサーベイランスによっては、呼吸器系ウイルスやエンテロウイルスD68のようなウイルスの発生状況を含め、多くのウイルスの地域での伝播密度を評価することができることも報告されています。また、このサーベイランスは下水検体を採取してそれを検査することによって行われ、診療に忙しい医療機関に負荷をかけることなく、地域の流行状況が客観的に評価出来るという利点があります。
このサーベイランスは、令和6年8月30日 全面改定された新型インフルエンザ等対策政府行動計画にも行うべきサーベイランスとして記載されています4。
4内閣感染症危機管理統括庁( https://www.caicm.go.jp/action/plan/index.html )
Q8
全体的な講評・ご提言をお願いします。
警報などの設定はその根拠とプロセスに透明性をもち、できれば地域でのテストの後に、明確な説明とともに使用されるべきであって、わかりにくい基準は結果的に機能しないことも経験されます。この意味では、本資料にある指標の算出方法はストレート的で直感的に理解しやすいですが、その設定根拠と現実世界での検証、そしてその説明が十分なされなかったこともあって、いろんなところで誤解が生じ、私にこのようなご依頼をいただいたものと思われます。サーベイランスの数字というものは、普段から見慣れていないと実感をもってわかりにくいものですので、このような警報値を設定するのはとても良い方法です。これを機会にみなさんで議論をしていただいて、良い方向へ進めていただければ幸いです。
[1] World Health Organization, Global Influenza Programme (Pandemic Influenza Severity Assessment (PISA)) https://www.who.int/teams/global-influenza-programme/surveillance-and-monitoring/pandemic-influenza-severity-assessment
[2] Mary A, Bourouphael Tania, Boateng Jacob, Collonnaz Magali, Quinot Catherine, Aziz Nurin Abdul, Elgohari Suzanne, Green Rebecca E, Dabrera Gavin, Lopez-Bernal Jamie, Allen Alex. Setting thresholds to determine COVID-19 activity levels using the mean standard deviation (MSD) method, England, 2022–2024. Euro Surveill. 2024;29(45):pii=2400696. https://doi.org/10.2807/1560-7917.ES.2024.29.45.2400696
3 Hutwagner L, Thompson W, Seeman GM, Treadwell T. The bioterrorism preparedness and response Early Aberration Reporting System (EARS). J Urban Health. 2003 Jun;80(2 Suppl 1):i89-96. doi: 10.1007/pl00022319. PMID: 12791783; PMCID: PMC3456557.(但し、その後アップデートされている)